पेट की गुहा में कई संचालन के स्थायी "उपग्रह" - आसंजन। चिपकने वाला रोग लगभग कोई लक्षण नहीं हो सकता है, लेकिन यह सब बीमारी की गंभीरता पर निर्भर करता है। आसंजनों को गंभीर जटिलताओं के कारण से बचाने के लिए, समय पर उपचार शुरू करने के लिए पैथोलॉजी के लक्षणों को जानना महत्वपूर्ण है।
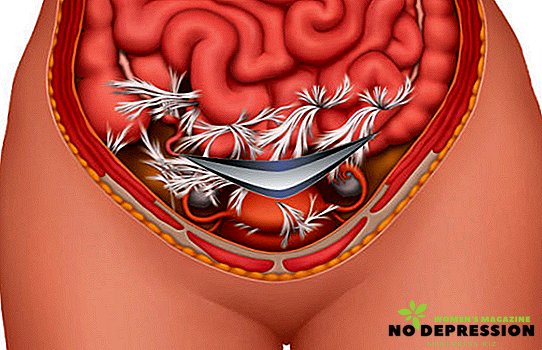
मुख्य कारण
आधुनिक चिकित्सा पेट की गुहा में आसंजनों के गठन के कई कारणों को जानती है। इनमें शामिल हैं:
- घरेलू या ऑपरेटिंग पेट का आघात;
- जन्मजात संलयन;
- भड़काऊ प्रक्रियाएं जो उदर गुहा के रोगों का परिणाम हो सकती हैं।
इस विकृति के एटियोलॉजिकल कारक पर विशेष ध्यान दिया जाना चाहिए, जो ऑपरेटिंग पेट के आघात से जुड़ा हुआ है। उनमें से हैं:
- मैकेनिकल, इस मामले में, सीरस झिल्ली की चोट विच्छेदन के दौरान होती है, टैम्पोन के साथ रगड़ना, जब्ती उपकरण।
- भौतिक - जब उच्च तापमान के संपर्क में और गर्म समाधान का उपयोग करते समय, हवा के साथ पेरिटोनियम को सूखना।
- रासायनिक। समाधान के उपयोग के परिणामस्वरूप होता है जो जलन, रासायनिक जलन, जैसे शराब, केंद्रित तरल पदार्थ, आयोडीन का कारण बनता है।
- आरोपण। कुंद सुई, टैम्पोन, धुंध के टुकड़ों के उपयोग के कारण अवशोषित सीवन सामग्री के दीर्घकालिक संरक्षण के साथ होता है।
- संक्रमण। चोट और अंग को नुकसान के मामले में हो सकता है।
कारकों की भविष्यवाणी करना
डॉक्टरों ने ध्यान दिया कि सर्जरी के बाद कुछ रोगियों को एक स्पष्ट चिपकने वाली प्रक्रिया विकसित हो सकती है, जबकि अन्य या तो महत्वहीन हैं या बिल्कुल भी विकसित नहीं होते हैं।
यह पूर्वगामी कारकों की उपस्थिति से आंशिक रूप से समझाया जा सकता है:
 संवैधानिक गड़बड़ी, उदाहरण के लिए, एंजाइम के आनुवंशिक रूप से निर्धारित स्तर के साथ जो फाइब्रिनोलिसिस की प्रक्रियाओं में शामिल है।
संवैधानिक गड़बड़ी, उदाहरण के लिए, एंजाइम के आनुवंशिक रूप से निर्धारित स्तर के साथ जो फाइब्रिनोलिसिस की प्रक्रियाओं में शामिल है।- फाइब्रिन थक्कों के गठन का उल्लंघन।
- जब फाइब्रिनोलिसिस का उत्पीड़न।
- प्लास्मिनोजेन एक्टिवेटर के स्तर को कम करके।
- पेरिटोनियम के साथ कवर किए गए अंगों को इस्केमिक क्षति के साथ।
- सर्जरी के बाद आंतों की पैरेसिस के साथ।
- स्वप्रतिरक्षी संतुलन के उल्लंघन में।
पार्थेनोजेनेसिस मूल बातें
दर्दनाक एजेंट के प्रभाव में, कुछ एंजाइम प्रतिक्रियाओं के साथ एक भड़काऊ प्रक्रिया शुरू होती है। इसके समानांतर में, रक्त वाहिकाओं की दीवारों की पारगम्यता को परेशान किया जा सकता है, जो अल्ब्यूमिन, ग्लोब्युलिन, फाइब्रिनोजेन के उत्सर्जन की ओर जाता है, जिसे फाइब्रिन में बदल दिया जाता है।
यह उत्तरार्द्ध की जमा राशि है जो क्षतिग्रस्त क्षेत्र पर बस सकता है, जिसके परिणामस्वरूप पेरिटोनियम आसन्न ऊतकों के साथ मिलकर चिपक जाता है। कुछ समय के लिए, इस क्षेत्र में कोलेजन फाइबर को संश्लेषित करने वाले फाइब्रोब्लास्ट दिखाई दे सकते हैं। वे एक सतत संयोजी संरचना बनाते हैं।
संघनन, रक्त वाहिकाओं और तंतुओं के अंतर्ग्रहण के साथ संयोजी ऊतक के गठन को पूरा करने में लगभग एक महीने का समय लगता है।
आसंजनों की लंबे समय तक उपस्थिति महत्वपूर्ण बदलाव ला सकती है:
- श्लेष्म और मांसपेशियों की परत का शोष;
- मांसपेशियों और तंत्रिका तंतुओं की मृत्यु;
- झूठे उभार का गठन।
वर्गीकरण
नैदानिक अभ्यास में, इस बीमारी के पाठ्यक्रम के लिए कई विकल्प हैं। मुख्य हैं:
- अपच के लक्षण के साथ दर्द सिंड्रोम।
- पाचन विकार और आंतों की रुकावट के बिना दर्द।
- आंत के गतिशील चिपकने वाला अवरोध।

- प्रतिरोधी चिपकने वाला आंत्र रुकावट। इस मामले में, आंतों के लुमेन को टांका लगाने से बंद कर दिया जाता है, आंतों के छोरों को बदलते हैं।
- कठोर चिपकने वाला आंत्र रुकावट।
आसंजनों के प्रसार को देखते हुए, यह अपनी डिग्री से प्रतिष्ठित है:
- स्थानीय आसंजन जो पश्चात निशान तक सीमित हैं;
- फैलाना आसंजन - स्पाइक्स उदर गुहा के 30% से अधिक पर कब्जा कर सकते हैं;
- उदर गुहा के अन्य भागों में प्रवेश के साथ एकान्त आसंजनों का संयोजन।
आसंजनों के लक्षण क्या हैं?
उदर गुहा में आसंजनों की उपस्थिति के कारण होने वाले नैदानिक लक्षण बहुत विविध हैं, जो रोग प्रक्रिया के स्थान और प्रसार के कारण होता है। अंगों और ऊतकों में परिवर्तन से भी प्रभावित होता है। भारी भोजन और शारीरिक परिश्रम के बाद अक्सर यह बीमारी खुद को याद दिलाने लगती है।
चिपकने वाली बीमारी की सबसे विशिष्ट अभिव्यक्ति में पेट दर्द शामिल है। इसकी वजह यह है:
- चिकनी मांसपेशियों के तंतुओं की ऐंठन;
- रक्त वाहिकाओं और नसों को नुकसान;
- आंतों के लुमेन में बढ़ते दबाव।
दर्द में आमतौर पर एक स्थानीय चरित्र होता है, अधिकतम रूप से अंग के स्थान पर व्यक्त किया जाता है, और उपवास के दौरान यह पूरी तरह से कमजोर या गायब हो सकता है। यदि आसंजनों में दर्द फैलाना होता है, तो यह अक्सर आंत्र के ऊपर आंत के खिंचाव के कारण होता है, अक्सर आंतों की रुकावट का एक अग्रदूत होता है।
इसके अलावा, दर्द सिंड्रोम निम्नलिखित गैस्ट्रोइंटेस्टाइनल विकारों के साथ हो सकता है:
- पेट फूलना,
- बारी-बारी से कब्ज और दस्त;
- अनियमित मल त्याग;
- अपच के लक्षणों की उपस्थिति, जैसे मतली।
रोग की नैदानिक तस्वीर रोग विज्ञान के प्रकार, अवधि पर निर्भर करती है। मुख्य लक्षण हो सकते हैं:
 मतली और उल्टी;
मतली और उल्टी;- प्यास,
- सूजन;
- पेट में दर्द;
- मल प्रतिधारण;
- पेट की विषमता;
- बढ़ता नशा।
विशेष रूप से गंभीर गला घोंटने में बाधा है, जो निम्नलिखित लक्षणों की विशेषता है:
- पेट दर्द फैलाना;
- पेशाब की कमी;
- जटिलताओं का विकास;
- तेजी से बिगड़ना।
इस बीमारी में पेरिस्टलसिस की अनुपस्थिति एक प्रतिकूल नैदानिक संकेत है, जो आंत या पेरिटोनिटिस के परिगलन का संकेत दे सकती है।
नैदानिक विशेषताएं
इस निदान की स्थापना एक बहुत ही श्रमसाध्य प्रक्रिया है। इसे ध्यान में रखना चाहिए:
- रोगी की शिकायत;
- मामला इतिहास;
- उद्देश्य डेटा जो परीक्षा या परीक्षा के दौरान किसी विशेषज्ञ द्वारा प्राप्त किया जाता है;
- अतिरिक्त अनुसंधान विधियों के परिणाम।
सबसे नैदानिक विधियों में निम्नलिखित नैदानिक विधियाँ शामिल हैं:
- उदर गुहा की सर्वेक्षण रेडियोग्राफी। यह आंतों की स्थिति के बारे में सामान्य जानकारी प्राप्त करने की अनुमति देगा, रुकावट के संकेतों की पहचान करेगा।
- अमेरिका। यह विधि आंतों के छोरों को देखने की अनुमति देता है, क्रमिक वृत्तों में सिकुड़नेवाला आंदोलनों की प्रकृति का निर्धारण, एक घुसपैठ की पहचान, और रक्त प्रवाह की स्थिति का आकलन करता है।
- पेट की गुहा की एमआरआई। यह तकनीक आंतों के अवरोध के स्तर को प्रकट करती है और आपको आसंजनों की प्रकृति का निर्धारण करने की अनुमति देती है।
- रेडियोसोटोप स्कैनिंग। आंत के स्थान के बारे में जानकारी देता है, पाचन तंत्र में भोजन की गति की प्रक्रिया को दर्शाता है।
- लेप्रोस्कोपी।
रोगी में आसंजनों का पता लगाने का मतलब यह नहीं है कि वे बीमारी का कारण हैं। कुछ मामलों में, वे मुख्य विकृति विज्ञान के साथ हो सकते हैं।
यदि आवश्यक हो, परीक्षा योजना में फ़ाइब्रोगैस्ट्रोडोडेनोस्कोपी और कोलोनोस्कोपी शामिल हो सकते हैं। इसके अतिरिक्त, रोगी निर्धारित है:
- एक नैदानिक रक्त परीक्षण का वितरण;
- जैव रासायनिक और प्रतिरक्षा मानकों का निर्धारण।
विभेदक निदान: निम्नलिखित विकृति के साथ किया जाता है:
- हर्निया;
- तीव्र एपेंडिसाइटिस;
- पेट का छिद्र;
- डिम्बग्रंथि अल्सर का मरोड़।
उपचार की विशेषताएं
चिपकने वाली बीमारी का उपचार रूढ़िवादी, आदिम, परिचालन हो सकता है।
रूढ़िवादी
रोग के एक हल्के पाठ्यक्रम के मामले में नियुक्त किया जाता है, जो कभी-कभी आंतों के पारगम्यता के गंभीर उल्लंघन के बिना, आवधिक दर्दनाक हमलों, कब्ज को प्रकट करता है। इन मामलों में, रोगी को एक विशेष आहार निर्धारित किया जाता है, जिसका उद्देश्य गतिशीलता में मामूली वृद्धि, गैस गठन में कमी करना है। प्रभावी रूप से आंशिक शक्ति। भोजन के अंश छोटे होने चाहिए, दिन में 6-7 बार बेहतर खाएं।
उत्पाद जैसे:
- कार्बोनेटेड पेय;
- अंगूर;
- सेम;
- दूध या डेयरी उत्पाद;
- मसालेदार व्यंजन।
 इसके अलावा, चिपकने वाली बीमारी के साथ, उपवास को contraindicated है। लगातार और लंबे समय तक कब्ज के मामले में, जुलाब निर्धारित किया जा सकता है। एंजाइम की तैयारी और प्रोबायोटिक्स का उपयोग, जो पाचन की प्रक्रियाओं में सुधार करता है, पूरी तरह से उचित है।
इसके अलावा, चिपकने वाली बीमारी के साथ, उपवास को contraindicated है। लगातार और लंबे समय तक कब्ज के मामले में, जुलाब निर्धारित किया जा सकता है। एंजाइम की तैयारी और प्रोबायोटिक्स का उपयोग, जो पाचन की प्रक्रियाओं में सुधार करता है, पूरी तरह से उचित है।
आहार के अलावा, चिपकने वाली बीमारी का इलाज फिजियोथेरेप्यूटिक तरीकों की मदद से किया जाता है: वैद्युतकणसंचलन, आसंजन, पैराफिन या ऑज़ोकाराइट अनुप्रयोगों को भंग करना।
आंतरिक अंगों के हल्के घाव के मामले में, व्यायाम चिकित्सा निर्धारित की जा सकती है, जो रेशेदार किस्में को फैलाने की अनुमति देगा। जब आपके डॉक्टर से सहमत होते हैं, तो आप भौतिक चिकित्सा से गुजर सकते हैं।
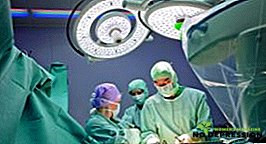
सर्जिकल उपचार
इस प्रकार की चिकित्सा का उपयोग किया जाता है यदि रूढ़िवादी उपचार अप्रभावी साबित हुआ है। इसके अलावा, आपातकालीन स्थितियों में कुर्सी के उल्लंघन में दर्द के लक्षणों के दीर्घकालिक संरक्षण के मामले में सर्जरी निर्धारित है। यदि आंतें गुजरती हैं, तो रोगी को लैप्रोस्कोपिक सर्जरी निर्धारित की जाती है।
छोटे वीडियो कैमरों और विशेष जोड़तोड़ का उपयोग करके, प्रभावित अंगों को हटा दिया जाता है और आसंजन विच्छेदित हो जाते हैं।
- लेजर थेरेपी के तरीकों का इस्तेमाल किया जा सकता है: लेजर बीम का उपयोग करके आसंजनों का विच्छेदन।
- एक्वासेक्शन, यानी उच्च दबाव में पानी के जेट का उपयोग।
- इलेक्ट्रोसर्जरी, जिसमें रेशेदार बैनर इलेक्ट्रोकेट्री द्वारा विच्छेदित होते हैं।
आंतों की रुकावट के मामले में, एक लैपरोटॉमी या एक शास्त्रीय ऑपरेशन निर्धारित किया जाता है, इस मामले में, न केवल आसंजनों का छांटना किया जाता है, बल्कि फंसी हुई आंत के क्षेत्र से भी समानता होती है। इसके अलावा, आसंजन के दोहराया गठन के मामले में उनके उल्लंघन से बचने के लिए आंतों का निर्धारण सबसे सुविधाजनक स्थिति में किया जाता है।
निवारक उपचार
 जोखिम वाले लोगों में बीमारी की घटना को रोकने के लिए या इसके प्रभावों को कम करने के लिए आयोजित किया जाता है। चिपकने वाली बीमारी के विकास के जोखिम को कम करने के लिए, सक्रिय रूप से उपयोग किया जाता है:
जोखिम वाले लोगों में बीमारी की घटना को रोकने के लिए या इसके प्रभावों को कम करने के लिए आयोजित किया जाता है। चिपकने वाली बीमारी के विकास के जोखिम को कम करने के लिए, सक्रिय रूप से उपयोग किया जाता है:
- फाइब्रिनोलिटिक्स - ड्रग्स जो फाइब्रिन को नष्ट करते हैं;
- एंटीकोआगुलंट्स जो रक्त के थक्कों को बनाने की अनुमति नहीं देते हैं;
- प्रोटियोलिटिक एंजाइम एजेंट हैं जो आसंजन ऊतकों को अवशोषित करते हैं।
इसके अतिरिक्त, एंटीबायोटिक्स निर्धारित हो सकते हैं।
निवारक उपाय
तीव्र और पुरानी चिपकने वाली बीमारी की रोकथाम जठरांत्र संबंधी मार्ग में भड़काऊ प्रक्रियाओं का समय पर उपचार, संबंधित रोगों की सुधारात्मक चिकित्सा और उचित सर्जिकल हस्तक्षेप है। यह सिफारिश की है:
- एक सक्रिय जीवन शैली का नेतृत्व करें;
- यूरिनोजेनिटल स्वास्थ्य की निगरानी करें, अर्थात्, डॉक्टर से मिलने की योजना बनाएं, सभी संक्रमणों का समय पर उपचार करें;
- नियमित रूप से व्यायाम करें;
- आंत्र आंदोलनों की आवृत्ति को ट्रैक करें।
ऑपरेशन के बाद, फिजियोथेरेपी का प्रदर्शन किया जाना चाहिए, जिसका उद्देश्य आसंजनों का समाधान करना और निशान ऊतक के गठन को रोकना है, जिसके लिए वैद्युतकणसंचलन या चुंबकीय चिकित्सा निर्धारित की जा सकती है।
चिपकने वाली बीमारी के मामले में, अत्यधिक भार को contraindicated है। महिलाओं को 5 किलो से अधिक नहीं उठाना चाहिए, पुरुषों - 7 किलो से अधिक।
प्रभावी रूप से इम्यूनोफॉरमेंट थेरेपी का संचालन करने के लिए, उदाहरण के लिए, इम्युनोमोड्यूलेटर लेने के लिए, साथ ही फाइब्रिनोलिटिक दवाओं का उपयोग करें जो फाइब्रिन की उपस्थिति को रोकते हैं।
दुर्भाग्य से, चिपकने वाला रोग सर्जिकल हस्तक्षेप की एक गंभीर जटिलता है, और आसंजनों के गठन को रोकने के लिए किए गए सभी उपाय सकारात्मक परिणाम की गारंटी नहीं देते हैं। प्रत्येक बाद के ऑपरेशन आसंजनों की संख्या और घनत्व बढ़ाते हैं, उनकी वृद्धि को भड़काते हैं और ओसीएन के रिलेपेस के जोखिम को बढ़ाते हैं। इसलिए, रोकथाम का मुख्य कार्य अंतर्निहित बीमारी की सक्षम चिकित्सा है।
पैथोलॉजी में पोषण की विशेषताएं
आंतों की रुकावट के विकास को रोकने में एक बड़ी भूमिका चिपकने वाली बीमारी के साथ एक आहार निभाता है। यह आहार की एक किस्म का पालन करने के लिए अनुशंसित नहीं है, क्योंकि वे कब्ज भड़काने हैं। उचित पोषण पाचन तंत्र के पूरे काम को प्रभावित करता है।
आसंजन वाले मरीज अधिमानतः:
- पूरी तरह से, अक्सर और आंशिक रूप से खाएं;
- भूख हड़ताल की अनुमति नहीं है, अधिक भोजन (एक ही समय में भोजन के सेवन के सख्त शासन का पालन करना वांछनीय है);
- प्रति दिन कम से कम 2.5 लीटर शुद्ध पानी पीना;
- शराब, कॉफी, मसालेदार व्यंजन, डिब्बाबंद भोजन, सफेद चीनी, खाद्य पदार्थ जो पेट फूलने (गोभी, बीन्स, अंगूर, मक्का, मूली) को भड़काने से मना करते हैं।
पूरे दूध, कार्बोनेटेड पेय के उपयोग को छोड़ना उचित है। लेकिन कैल्शियम से भरपूर खाद्य पदार्थों पर आपको ध्यान देने की जरूरत है। पनीर, केफिर, हार्ड चीज - आसंजनों की उपस्थिति के साथ आदर्श उत्पाद।
पेट के आसंजन रोगियों के जीवन की गुणवत्ता को काफी बिगाड़ देते हैं, इसलिए, किसी भी सर्जिकल हस्तक्षेप को करने के बाद, उन उपायों को शुरू करने की सिफारिश की जाती है जो रोग प्रक्रिया के विकास को रोकते हैं।


 संवैधानिक गड़बड़ी, उदाहरण के लिए, एंजाइम के आनुवंशिक रूप से निर्धारित स्तर के साथ जो फाइब्रिनोलिसिस की प्रक्रियाओं में शामिल है।
संवैधानिक गड़बड़ी, उदाहरण के लिए, एंजाइम के आनुवंशिक रूप से निर्धारित स्तर के साथ जो फाइब्रिनोलिसिस की प्रक्रियाओं में शामिल है।
 मतली और उल्टी;
मतली और उल्टी;